一括見積サイトで
担当者がコロコロ変わる
流れ作業のお葬式を挙げたいですか?
一括見積サイトで
担当者がコロコロ変わる
流れ作業のお葬式を挙げたいですか?

家族葬とは、家族だけで行う葬儀という意味ではありません。
明確な定義はないものの、一般的には小規模(~30人程)な近親者のみで執り行う葬儀のことを指します。そのため一般的な葬儀との大きな違いもなく、流れも同じです。
また、わかりにくい葬儀形態として、火葬式・一日葬・二日葬(通夜・葬儀)・密葬がありますが、これらの違いを理解することで、葬儀社とのお葬式の打ち合わせの理解度も深まることでしょう。

家族葬とは、家族だけで行う葬儀という意味ではありません。
明確な定義はないものの、一般的には小規模(~30人程)な近親者のみで執り行う葬儀のことを指します。そのため一般的な葬儀との大きな違いもなく、流れも同じです。
また、わかりにくい葬儀形態として、火葬式・一日葬・二日葬(通夜・葬儀)・密葬がありますが、これらの違いを理解することで、葬儀社とのお葬式の打ち合わせの理解度も深まることでしょう。
大阪府下の公営斎場での

生活保護の方対象
福祉葬

1~10名程度
お通夜
告別式
火葬
0円
1~10名程度
お通夜
告別式
火葬
0円
極力、費用を抑えたい
シンプル直葬(火葬式)

1~10名程度
お通夜
告別式
火葬
10万円~15万円(税込)
1~10名程度
お通夜
告別式
火葬
10万円~15万円(税込)
低価格でももう少し一緒にいたい
面会あり直葬(火葬式)

1~10名程度
お通夜
告別式
火葬
15万円~20万円(税込)
1~10名程度
お通夜
告別式
火葬
15万円~20万円(税込)
通夜を省いて1日でお見送り
一日家族葬

1~30名程度
お通夜
告別式
火葬
30万円~50万円(税込)
1~30名程度
お通夜
告別式
火葬
30万円~50万円(税込)
小規模に通夜・告別式を
二日家族葬(通夜・告別式)

1~30名程度
お通夜
告別式
火葬
40万円~60万円(税込)
1~30名程度
お通夜
告別式
火葬
40万円~60万円(税込)
親族だけでなく、友人も呼びたい
一般葬

30名以上
お通夜
告別式
火葬
75万円~200万円(税込)
30名以上
お通夜
告別式
火葬
75万円~200万円(税込)
- 葬儀社からのお見積の際の参考価格です。
- お客様へまじめな葬儀社のみご紹介継続のため、大幅にこの料金を超える(下回る)葬儀社がいた場合、社名と内容を添えてお問い合わせフォームよりご連絡ください。
事実確認が取れ次第QUOカード500円分差し上げます。

万が一の時、
後悔しないために
万が一の時、
後悔しないために
生前にしておくこと
- 自身が認知症になるかもしれないことを想定しておく
- 相続税の仕組み・税制を知っておく
- 法定相続人を確認しておく
- 資産を把握しておく
- 遺言書を書いておく
- 誰にどの資産を遺すのか遺産分割を考えておく
- 相続税対策をしておく
- 相続に必要な情報をエンディングノートに書いておく
親が亡くなった時にすること
- 近親者への連絡
- 死亡診断書の受取り
- 葬儀社探し
- 年金支給の停止手続き
- 保険の資格喪失届と返還
- 遺言書の確認
- 相続財産の調査
- クレジットカードの解約
生前にしておくこと
- 自身が認知症になるかもしれないことを想定しておく
- 相続税の仕組み・税制を知っておく
- 法定相続人を確認しておく
- 資産を把握しておく
- 遺言書を書いておく
- 誰にどの資産を遺すのか遺産分割を考えておく
- 相続税対策をしておく
- 相続に必要な情報をエンディングノートに書いておく
身内が亡くなった時にすること
- 近親者への連絡
- 死亡診断書の受取り
- 葬儀社探し
- 年金支給の停止手続き
- 保険の資格喪失届と返還
- 遺言書の確認
- 相続財産の調査
- クレジットカードの解約
01
危篤・臨終
02
ご逝去
03
葬儀社手配
04
ご遺体搬送
05
ご遺体安置
06
家族との打合せ
07
葬儀社との打合せ
08
納棺
09
お通夜
10
葬儀・告別式
11
出棺
12
火葬・収骨
13
初七日法要・精進落とし
14
後飾りと諸手続き
15
四十九日・納骨
01
危篤・臨終
02
ご逝去
03
葬儀社手配
04
ご遺体搬送
05
ご遺体安置
06
家族との打合せ
07
葬儀社との打合せ
08
納棺
09
お通夜
10
葬儀・告別式
11
出棺
12
火葬・収骨
13
初七日法要・精進落とし
14
後飾りと諸手続き
15
四十九日・納骨
大阪府でよく利用される

大阪府でよく利用される

最新の

最新の


総合評価

| 斎場 | 葬儀社 | 搬送・安置 | 事前相談 | 葬儀施行 | 料理 | 費用 | アフター | アクセス |
|---|---|---|---|---|---|---|---|---|
| 5.0 | 5.0 | 5.0 | 5.0 | 5.0 | -- | 5.0 | 5.0 | 5.0 |
| 斎場 | 5.0 |
| 葬儀社 | 5.0 |
| 搬送・安置 | 5.0 |
| 事前相談 | 5.0 |
| 葬儀施行 | 5.0 |
| 料理 | 5.0 |
| 費用 | 5.0 |
| アフター | 5.0 |
| アクセス | 5.0 |
葬儀社の良かったところ・残念だったところ
ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。
斎場の良かったところ・残念だったところ
ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。
搬送・安置時の良かったところ・残念だったところ
ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。
事前相談・打ち合わせ時の良かったところ・残念だったところ
ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。
葬儀施行時の良かったところ・残念だったところ
ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。
料理の良かったところ・残念だったところ
ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。
費用の良かったところ・残念だったところ
ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。
葬儀後のアフターフォロー
ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。
斎場の立地・アクセスの良さ
ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。ここに口コミが入ります。
プレリリース・お知らせ
事前に知っておきたい
事前に知っておきたい
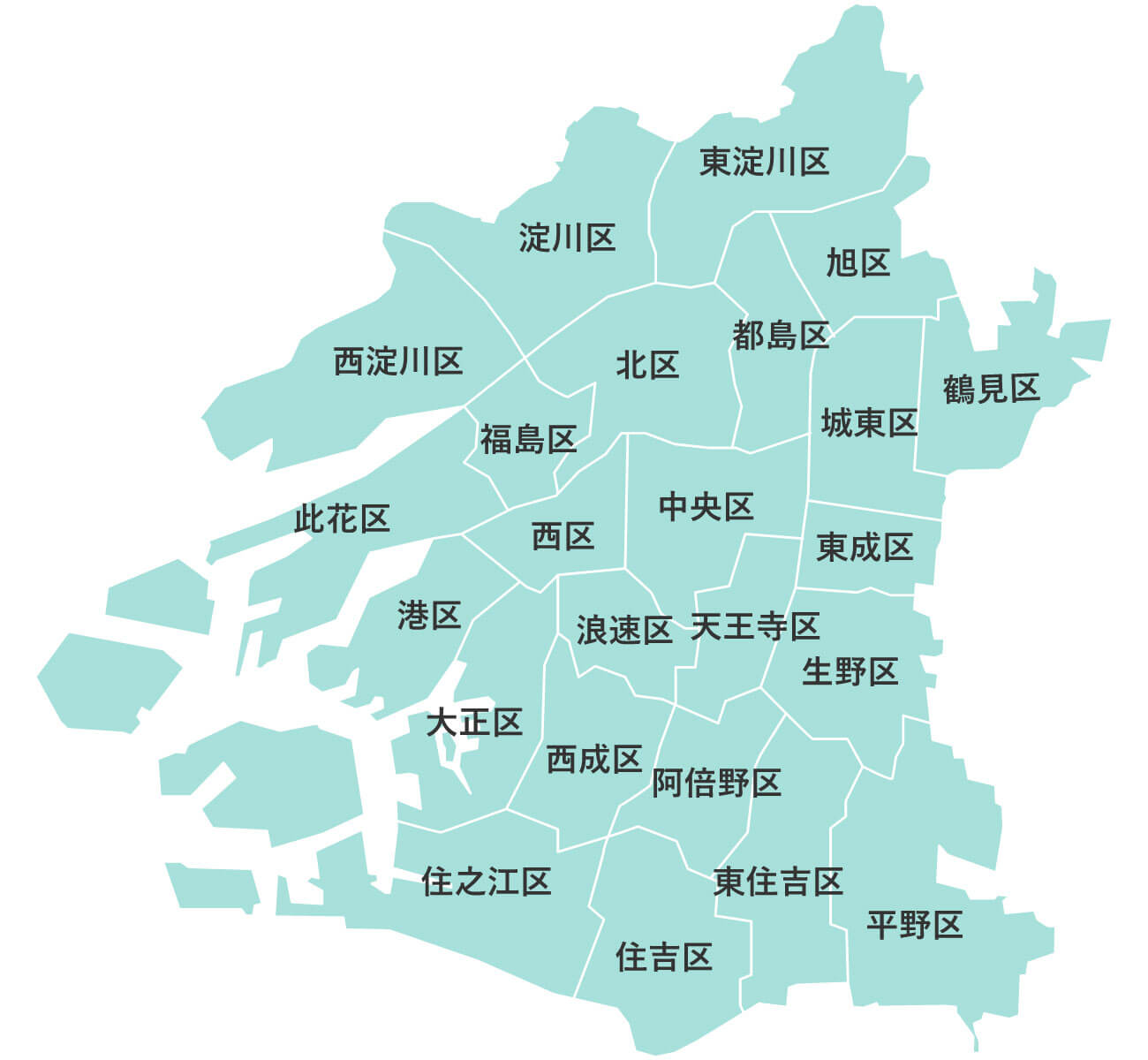
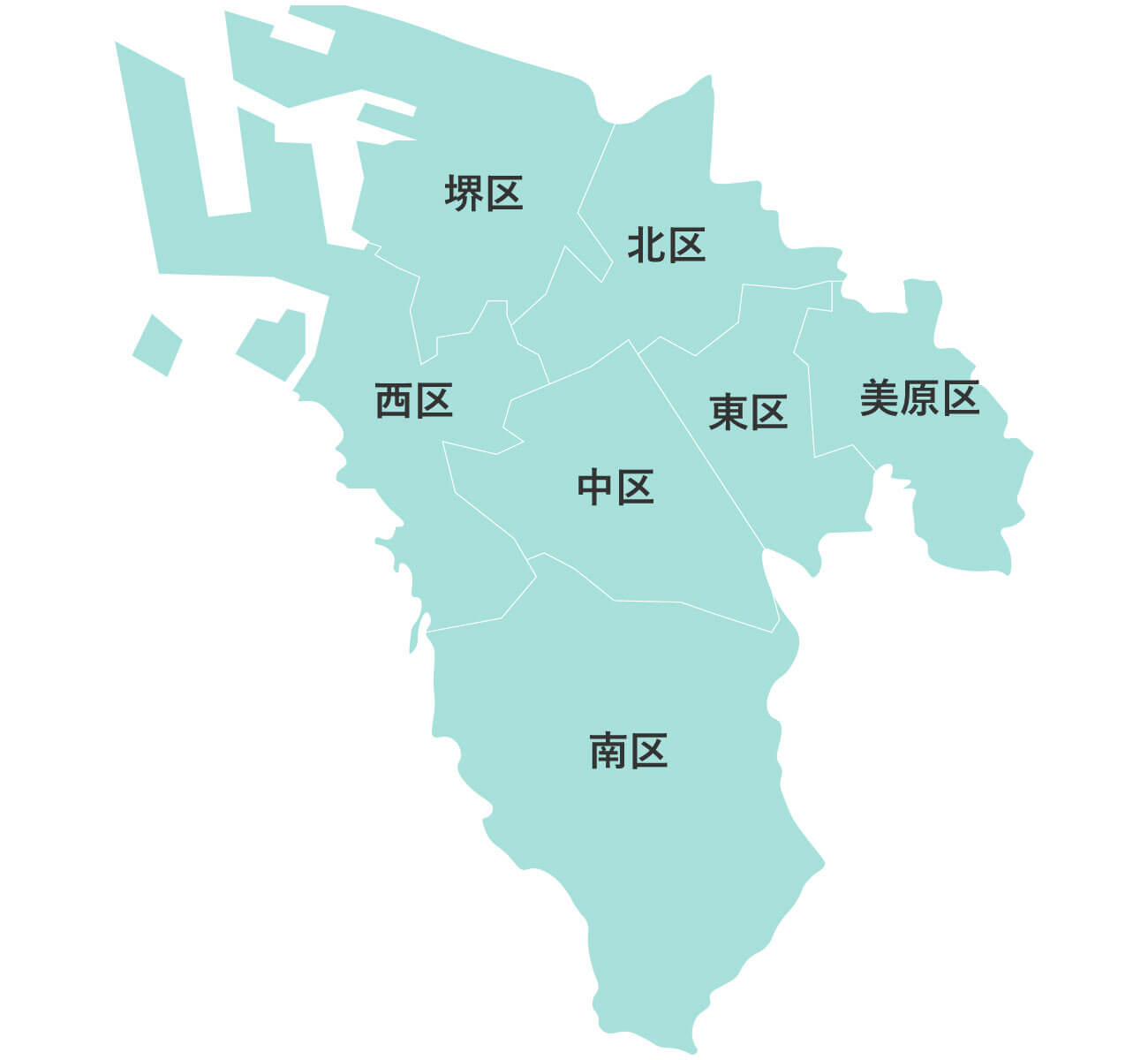
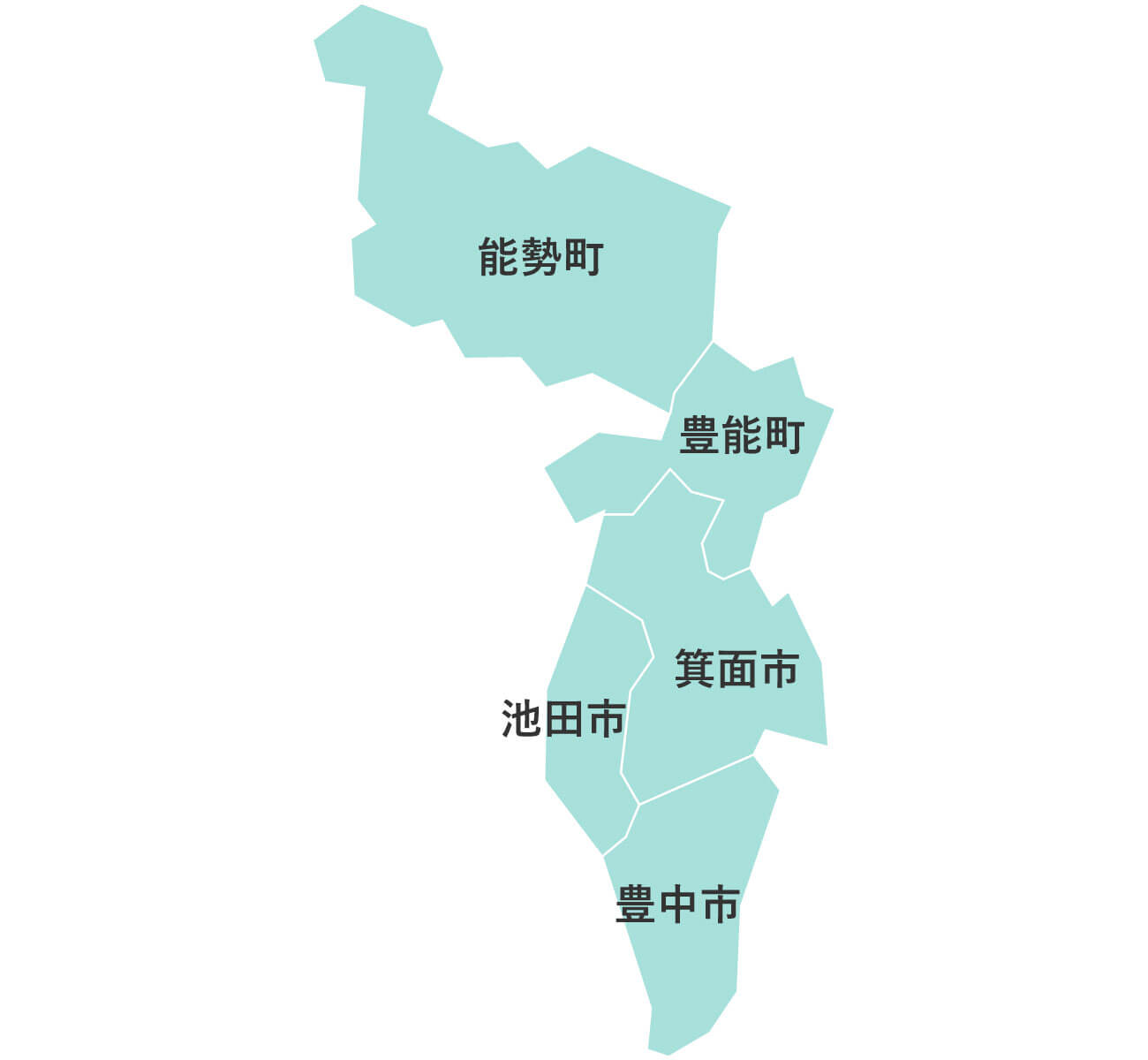
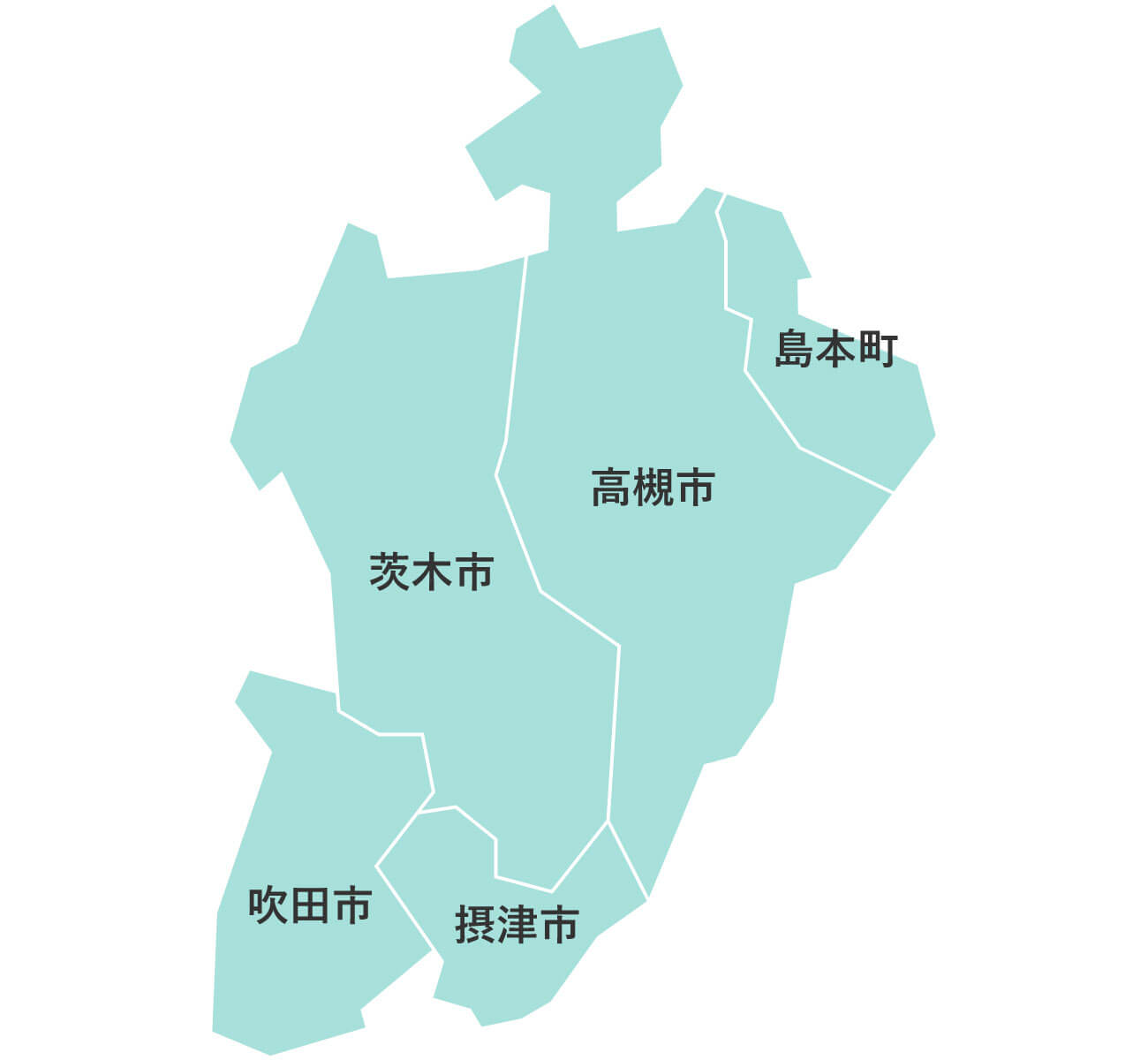
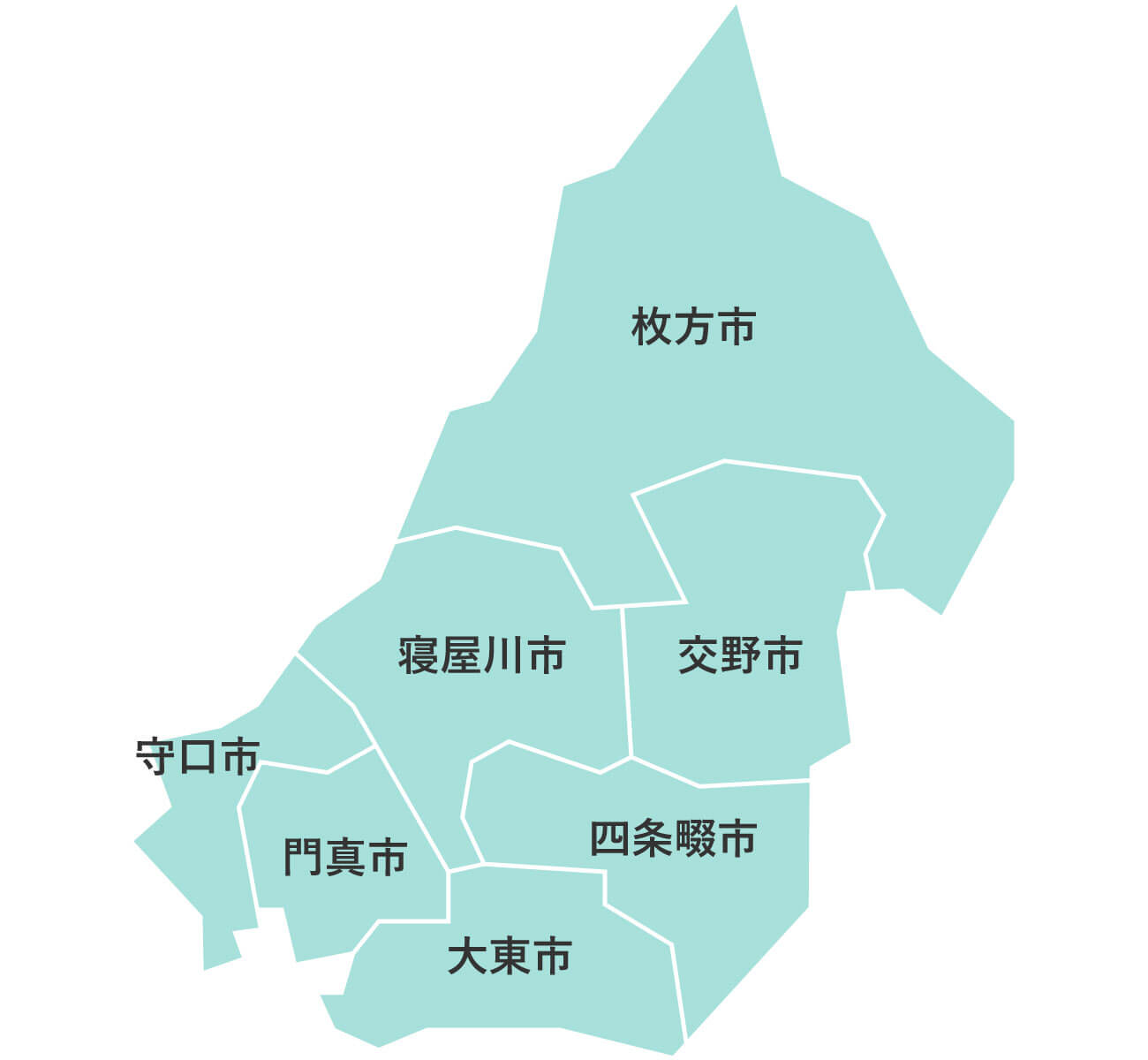
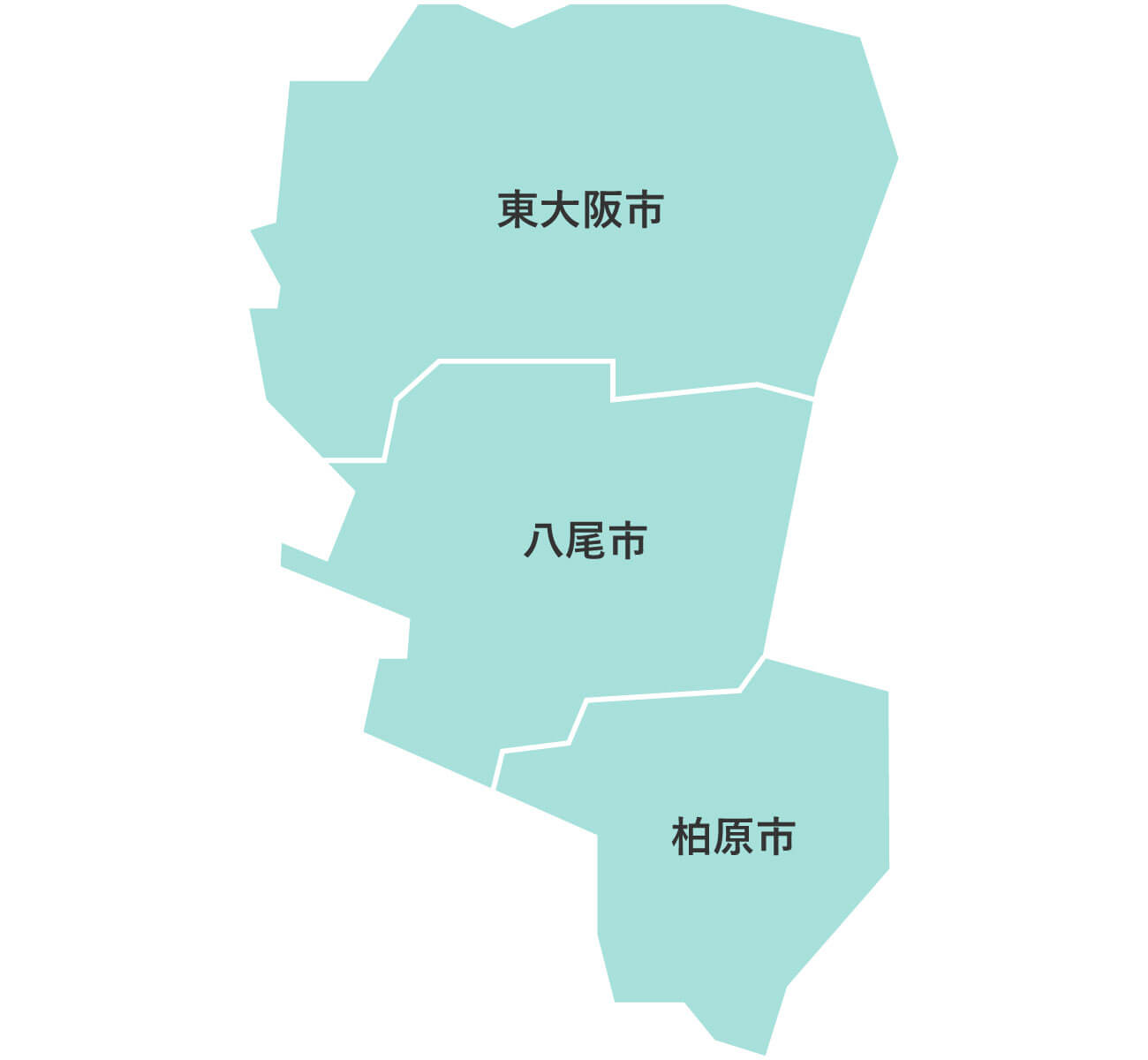
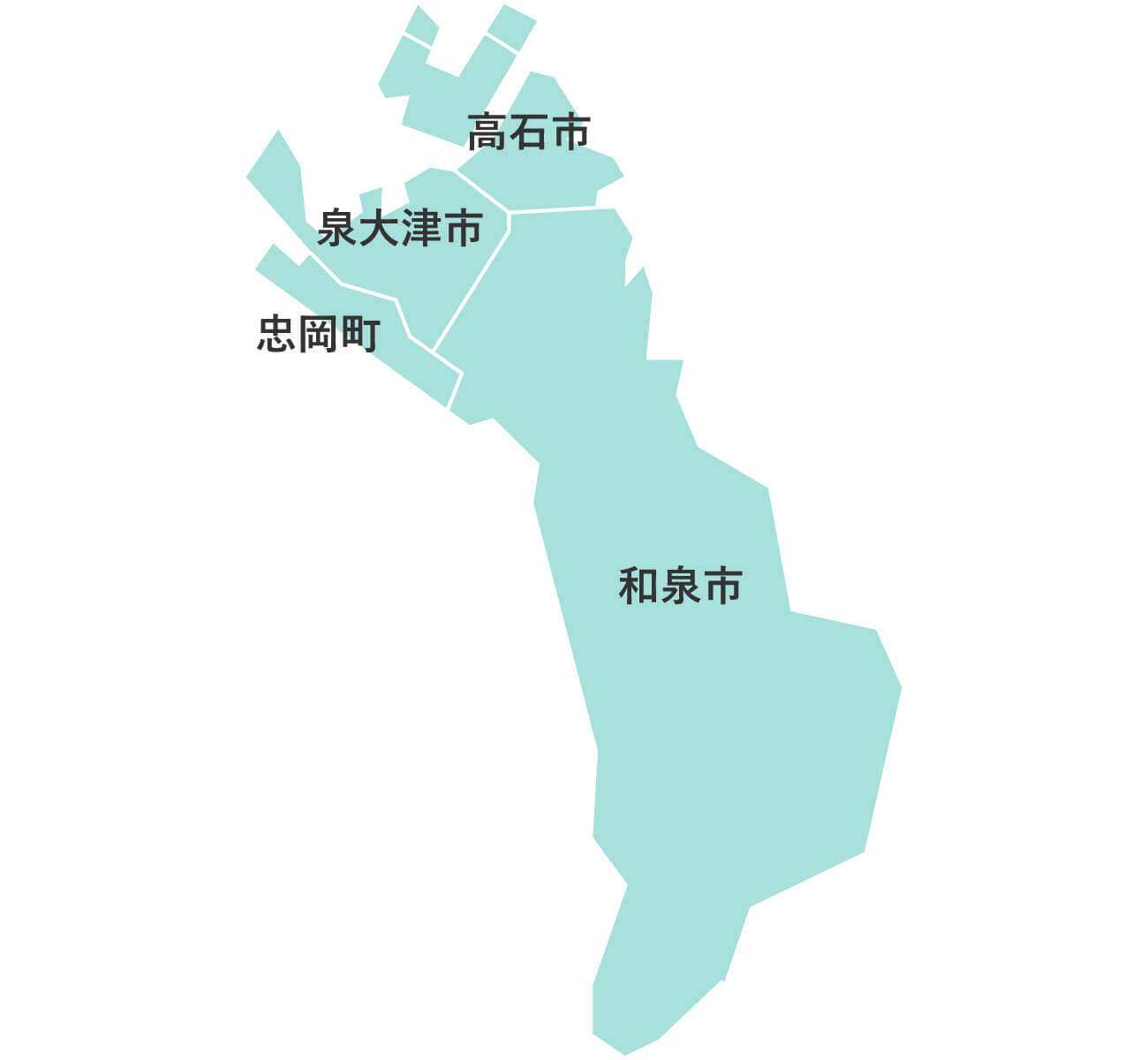
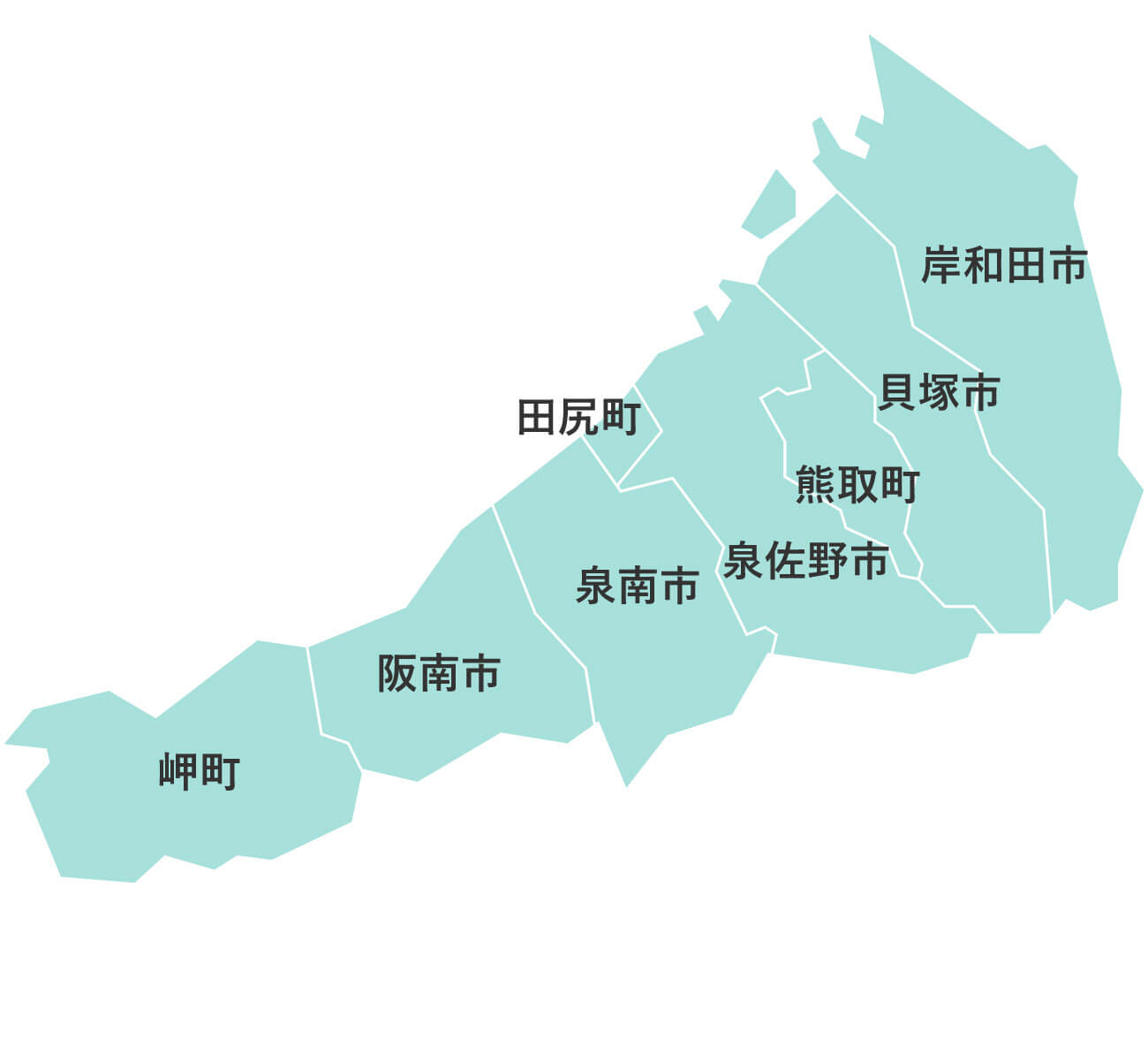
大阪府下公営斎場での家族葬
大阪葬儀は、大阪府下の公営斎場での家族葬を施行している、顔が見える地元の葬儀社をご紹介するサービスです。
最近流行りの格安パックのお葬式も、スムーズに施行される点ではよいかもしれませんが、流れ作業のように進んでいくお葬式に何か不足感を感じている方も多いと聞きます。
後から「もっとこうしてあげたかった…」と後悔を残さないために、地元の顔が見える葬儀社にお願いし、後悔の無いお見送りをしていただきたいと思っています。
大阪府下公営斎場での家族葬
大阪葬儀は、大阪府下の公営斎場での家族葬を施行している、顔が見える地元の葬儀社をご紹介するサービスです。
最近流行りの格安パックのお葬式も、スムーズに施行される点ではよいかもしれませんが、流れ作業のように進んでいくお葬式に何か不足感を感じている方も多いと聞きます。
後から「もっとこうしてあげたかった…」と後悔を残さないために、地元の顔が見える葬儀社にお願いし、後悔の無いお見送りをしていただきたいと思っています。